Hush ! pose la question de ce qu’est la famille avec son trio principal qui cherche sa place dans la société japonaise. Au cœur de ce questionnement, le désir d’enfant des différents personnages. L’héroïne propose même une technique plus qu’artisanal pour qu’elle tombe enceinte. Ces questionnements sont également au cœur de la révision de la loi bioéthique qui a été adopté après une deuxième lecture à l’Assemblée Nationale cet été. Cette révision a ouvert la PMA aux couples de femmes cisgenre et aux femmes cis genre célibataires. Je profite de cette occasion pour revenir sur l’assistance médicale à la procréation et ses techniques. Au-delà de la réglementation française, c’est un domaine qui évolue relativement vite. En France, cela concerne (en 2015) 3.1% des enfants qui sont nés (25 000) pour 145 000 tentatives.

Les gamètes
Commençons par un peu de vocabulaire et de base de biologie. Tout d’abord, on parle de gamètes pour parler des cellules reproductrices. Contrairement aux autres cellules humaines qui contiennent 23 paires de chromosomes (soit 46), les gamètes n’ont qu’un chromosome de chaque paire soit 23. Il existe 2 types de gamètes, l’ovule et le spermatozoïde. C’est la fusion entre une gamète de chaque type ou fécondation qui est à l’origine de l’embryon.
Préparation et obtention des gamètes
- Les spermatozoïdes
La collecte du sperme est relativement simple, la personne doit se masturber dans un laboratoire. De toute façon (don ou non), avant le prélèvement qui sera utilisé pour une éventuelle fécondation, quelques examens sont pratiqués pour évaluer la qualité du sperme. Si celle-ci est mauvaise, un tri peut être effectué sur des caractères morphologique pour utiliser uniquement ceux présentant les meilleures caractéristiques pour maximiser les chances de réussite.
- Les ovocytes
La collecte des ovocytes est plus complexe. De façon habituelle, un ovocyte est produit par cycle menstruel et est fécondable que pendant un temps très court. Pour obtenir plus d’ovocyte disponible et à une date donnée, on contrôle les ovaires avec des injections hormonales. Dans une première phase, ils sont mis au repos puis pendant une dizaine de jour, ils sont très stimulés avec des injections d’hormones deux fois par jour. Le but est que les ovaires mature plusieurs ovocytes. Cette phase est surveillée avec des prises de sangs et des échographies. Puis une dernière injection finalise la maturation. 36 heures plus tard, les ovocytes sont prélevés par voie vaginale avec une échographie.
Les dons de gamètes et d’embryons
Le don de gamète est ouvert à tous les adultes avec une limite d’âge, 37 ans pour les ovocytes et 45 ans pour les spermatozoïdes. La bonne santé des donneureuses est assuré avant le don et au maximum 10 enfants pourront naître du don. Cette limite s’explique pour limiter les risques de consanguinité
En France les dons de produits humains (comme les organes ou les gamètes) repose sur deux principes la gratuité et l’anonymat. En France, deux dons sont autorisés en rapport avec l’AMP : le don de gamète et celui d’embryon. Cette gratuité est autant une non-rémunération pour le donneur qu’une absence de frais pour celui-ci. Ce n’est pas le cas dans tous cas dans d’autres pays où les gamètes peuvent être vendue. La vente de gamètes est strictement interdite en France. Elle est punie par une forte amande et des peines de prison.
Si le principe de don gratuit n’est pas remis en cause, la question de l’anonymat s’oppose au principe du droit aux origine de la personne qui nait grâce à ce don. C’est pour cela qu’un dispositif doit permettre de transmettre des données non-identifiable (pas de nom donc mais l’âge, des caractéristiques physiques).
La conservation de gamètes
Si les gamètes ne sont pas utilisés immédiatement, elles sont alors conservées par cryogénisation. Cela se fait depuis longtemps pour le sperme mais pour les ovocytes, leur taille a longtemps compliqué ce procédé mais la technique de vitrification a permis de contourner ce problème. C’est la solution pour les dons mais aussi pour conserver ses gamètes pour un usage plus tardif.
La conservation de ses propres gamètes n’est possible en France que dans le cadre d’un don d’ovocyte ou dans le cas de maladies dont les traitements ont un fort impact sur la fécondité comme dans les cancers. Dans d’autres pays, la conservation est possible sans condition. Cela permet essentiellement de limiter l’impact de la chute de fertilité observer chez les femmes à partir de 35 ans.

Les techniques
L’assistance médicale à la procréation regroupe différentes techniques que j’ai regroupé selon le moment où l’intervention se termine. Le choix entre les différentes techniques dépend des raisons poussant les parents à faire appels à ces techniques. Ces techniques peuvent être faite avec un don de spermatozoïdes et si la fécondation dans le laboratoire, il peut y avoir un don d’ovocyte.
Avant la fécondation
- L’insémination artificielle IA (Autorisé en France)
L’insémination artificielle (ou IA) est la technique la plus basique et elle est pratiqué depuis de nombreuses années. Actuellement, elle commence par un traitement de stimulation ovarienne pour augmenter les chances de fécondation (avec la maturation de plusieurs ovules) et mieux maîtrisée la période de fécondité de la receveuse. L’insémination elle-même se fait par l’injection des spermatozoïdes dans l’utérus. Les spermatozoïdes doivent alors encore remonter les trompes pour féconder le ou les ovules. Le taux de succès de cette méthode est de 10%.
- L’insémination « maison » (Pas reconnue en France)
Comme dans le film, il est possible de faire une insémination « maison ». Il peut s’agir d’un rapport au seul but reproductif ou de l’injection du sperme le plus haut possible du vagin à l’aide de différents dispositifs. La seule interdiction en France est sur le fait de payer le don de sperme mais la méthode n’est pas reconnue légalement. De ce fait, le donneur garde ses droits et devoirs et peut reconnaitre l’enfant issus de l’insémination. Cela n’est pas forcément un souci si c’est une coparentalité est envisagé. Mais au-delà des questions elle comporte également de nombreux risques sanitaires en particuliers des risques de transmission de maladies sexuellement transmissible.
Après la fécondation
Ce sont les seules méthodes pouvant être utilisé en cas de dons d’ovocyte mais elles peuvent également être utilisé sans dons de gamètes.
- FIV (Autorisé en France)
La fécondation in-vitro consiste à simplement mettre en contact un ovule prélevé avec des spermatozoïdes. Ces derniers étant mobiles vont venir au contact de l’ovule et la fécondation pourra avoir lieu. Le lendemain, il sera possible d’observer si une fécondation a eu lieu puis les premières divisions de l’embryon. C’est donc un embryon de quelques cellules est déposé dans l’utérus de la mère. L’embryon doit alors s’implanter pour pouvoir se développer. Si on peut déposer plusieurs embryons, on limite le transfert à deux maximums. Cela permet d’augmenter les chances de grossesses tout en limitant le risque de grossesses multiples. Si plus d’embryons sont obtenus, ils peuvent être congeler pour être utilisé pour une prochaine tentative (si l’implantation échoue ou pour une autre grossesse). Le taux de grossesse à la suite de cette technique est de 20%
- FIV-ICSI (Autorisé en France)
Une nouvelle forme de fécondation in-vitro est apparue, la fécondation in-vitro avec injection intra-cytoplasmique de spermatozoïde (FIV-ICSI). Dans ce cas, la fécondation est obtenue par l’injection d’un spermatozoïde directement dans l’ovocyte. Cela augmente les chances de fécondation grâce à la sélection d’un spermatozoïde semblant être de bonne qualité sur des critères morphologiques. Le reste de la procédure est alors identique à une fécondation in-vitro simple. Le taux de grossesse est alors de 22%. Cette procédure est particulièrement utilisée lorsque le sperme est de mauvaise qualité et que peu de spermatozoïdes sont disponibles.
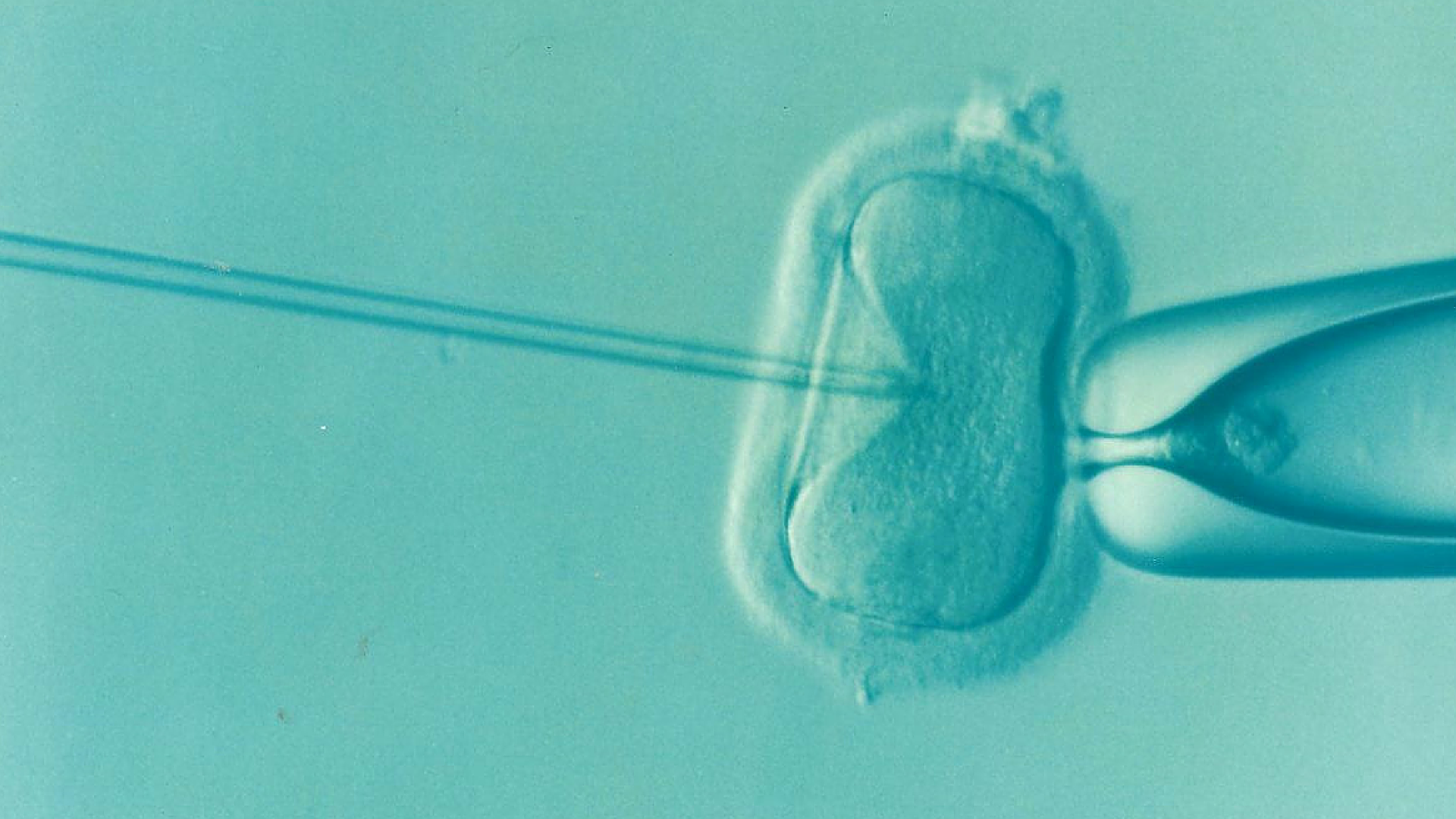
- Diagnostic pré-implantatoire (Autorisé en France)
L’utilisation de techniques où la fécondation à lieu en laboratoire, il est possible de faire sélectionner l’embryon à implanter. Le plus souvent, ce choix ne se fait que sur l’apparence de l’embryon. Mais il est possible de récupérer une cellule de l’embryon et de faire des tests génétiques. En France, ceux-ci sont limitées à des malades génétiques très graves ainsi que pour obtenir un enfant dont les organes pourront être utilisé pour être transplanté un frère ou une sœur déjà née malade. Dans ce cas, c’est la plus grande compatibilité possible des systèmes immunitaires (le système HLA). L’accès à ces tests dépend des législations de chaque pays allant d’une interdiction totale à une liste établie de maladie testée voir la recherche du sexe de l’embryon.
Autres techniques et techniques en développement
- GPA (Interdite en France mais autorisé ailleurs)
Si l’implantation se fait chez une femme extérieure au couple qui élèvera l’enfant, il s’agit alors de gestation pour autrui (ou GPA). Si cette pratique est strictement interdite en France, elle est autorisée dans d’autres pays selon diverses modalités. Il est habituel que la personne qui que la personne dont les ovocytes sont utilisés même lorsqu’un don de ceux-ci était nécessaire. Cette pratique pose de nombreuses questions par l’importance et le temps nécessaire à la gestation. Déjà, contrairement à un don relativement ponctuel pour les gamètes, ici ça dure 9 mois. Et les conditions de la vie durant cette période a également un impact sur l’enfant à naître (par l’épigénétique).
- Embryon à « 3 parents » (Interdite en France mais autorisé ailleurs)
Outre 23 chromosomes, l’ovule transmet également les mitochondries qui contiennent également de l’ADN. Si ça ne représente que 0.2% du génome totale d’un individu, certaines maladies génétiques grave peuvent provenir de mutation présentes dans celui-ci. Une nouvelle technique a été développé au Royaume-Uni, couramment appelé un bébé à « 3 parents ». Dans celle-ci, on utilise un ovocyte donné dont on retire le noyau. Celui-ci est remplacé par le noyau récupéré dans un ovocyte de la mère. L’ovule ainsi obtenu est alors fécondé par FIV puis l’embryon sera implanté. Le génome de l’embryon sera donc majoritairement celui de ses parents mise-à-part de ses mitochondries dont le génome (mitochondrial) sera celui de la donneuse.

Les questions éthiques
Au-delà des techniques en elles-mêmes, leur mise en action pose de nombreuses questions éthiques et morales. Il y a des questions des risques d’eugénismes mais aussi de déplacer les pratiques dans d’autres pays avec des questions d’exploitation de certaines personnes.
L’eugénisme est une sélection au sein d’une population de personnes sur la base de leur génome et d’éliminer celles qui sortent du cadre définit. Si la version étatique est la première à laquelle on pense, il peut également résulter de la somme de décision individuelle similaire pour obtenir un enfant parfait, avec certaine caractéristique ou simplement en « bonne santé ». Le choix de gamètes et des embryons entraine des questions de dérive d’eugénisme. Mais c’est surtout les techniques de diagnostiques pré-implantatoire (comme les autres diagnostiques anténataux) qui posent cette question. Si pour l’instant, l’AMP elle-même est encore assez minoritaire et limite cet effet. Mais ces méthodes posent ainsi la question de ce qu’on entend comme « bonne santé » et des modalités qu’une vie « mériterait d’être vécu ».
Les différences de législation de ces différentes techniques entrainent ce qu’on appelle un « tourisme de la fertilité » où des parents vont dans des pays où est autorisé une technique qui ne l’est pas dans leur pays de résidence. Cette réalité, souvent assez couteuse pour les parents, pose également des questions sur les conditions dans lesquelles s’effectue ses procédures. Cela peut induire également des questions de trafics et d’exploitations de personnes.
Ces questions n’ont pas de réponses simples et au-delà des choix personnels, elles demandent des réponses sociétales. C’est pour ça qu’en France, elles sont débattues par les assemblées et donne lieu aux lois de bio éthique qui doivent être réviser régulièrement pour prendre en compte les évolutions tant techniques que sociaux.
Résumé
Il existe un large éventail de techniques pour permettre à des personnes de devenir parents si elles ne peuvent le devenir par elles-mêmes. Certaines cherchent simplement à faciliter la fécondation tandis que d’autres vont jusqu’à chercher d’éviter des maladies à l’enfant à venir. Secteur de recherche très actifs, ces techniques avancent rapidement mais elles posent de nombreuses questions sur leurs usages et leurs impacts sur notre société actuelle et à venir.
Pas tout compris ? Tu as des remarques ? Une erreur s’est glissée dans le texte ? N’hésite pas à laisser un commentaire, j’y répondrais avec plaisir.
Bibliographie
Le site de l’assistance médicale à la procréation de l’agence de la biomédecine
Making Babies in the 21st Century, cours en ligne de l’UCL (University College London)
Assistance médicale à la procréation (AMP) sur le site de l’Inserm
Avis
Hush ! est un film intimiste et ancré dans la société japonaise des années 2000. Il est très lent dans sa narration et peut dérouter. Mais il donne beaucoup de place à ses personnages et donne le temps de les développer. Pour cela, il les laisse évolue dans leur quotidien et dans des plans serrés et fixes.
Note perso
[star rating=4]
Hush ! , 2002.
De Ryosuke Hashiguchi
Avec Kazuya Takahashi, Seiichi Tanabe, Reiko Kataoka …
Film japonais
Durée 2h15
La bande annonce en VOSTF :
